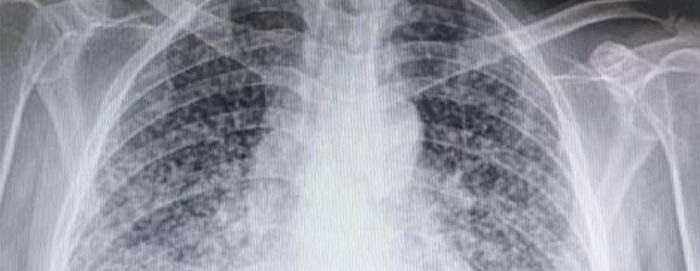
Tuberculosis Miliar en paciente con infección por COVID-19 (Doble Problema). Reporte de caso
Palabras clave:
COVID-19, coinfección, tuberculosis miliarResumen
La tuberculosis es la enfermedad infecciosa con alta mortalidad en el mundo, y endémica en Ecuador, que a la fecha registra cerca de 10 millones de personas afectadas y aproximadamente 1.5 millones de muertes hasta el 2018. (1) Al menos medio millón de personas tienen formas multidrogoresistentes (MDR), generando un tratamiento largo, costoso y tóxico. En febrero del 2020 la Organización Mundial de la Salud (OMS), designó como COVID-19 al virus que provoca el SARS CoV-2 (Síndrome respiratorio Agudo severo), causante de la pandemia que hasta la fecha se mantiene vigente a nivel mundial. Al igual que la tuberculosis, esta tiene predilección por la afectación pulmonar, que clínica y radiológicamente pueden tener similitudes al momento de la evaluación, ambas con posibles desenlaces fatales sino hay un diagnóstico y manejo adecuados a tiempo. Se presenta la evolución de una paciente hospitalizada con diagnóstico de tuberculosis miliar y coinfección por COVID-19.
Descargas
Citas
2. Position paper de la OMS sobre la vacuna BCG, febrero de 2018: publicación en Weekly Epidemiological Record (Wkly Epidemiol Rec. 2018;93(8):73-96), resumen y presentación con los aspectos claves.
3. WHO. Global Tuberculosis Report 2019.
4. Coronavirus disease 2019 (COVID-19) Situation Report https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200130-sitrep-10 ncov.pdf?sfvrsn=d0b2e480_2.
5. Liu Y, Bi L, Chen Y, Wang Y, Fleming J, Yu Y, et al. Active or latent tuberculosis increases susceptibility to COVID-19 and disease severity. medRxiv 2020; 16 mar. https://www.medrxiv.org/content/10.1101/2020.03.10.20033795v1.
6. Abdool Karim Q, Abdool Karim SS. COVID-19 affects HIV and tuberculosis care. Science 2020; 369:366-8.
7. Motta I, Centis R, D'Ambrosio L, García-García J-M, Goletti D, Gualano G, et al. Tuberculosis, COVID-19 and migrants: preliminary analysis of deaths occurring in 69 patients from two cohorts. Pulmonology 2020; 26:233-40.
8. Tadolini M, García-García JM, Blanc FX, Borisov S, Goletti D, Motta I, et al. On tuberculosis and COVID-19 co-infection. Eur Respir J 2020; 56:2002328.
9. McQuaid CF, McCreesh N, Read JM, Sumner T; CMMID COVID-19 Working Group; Houben RMGJ, et al. The potential impact of COVID-19-related disruption on tuberculosis burden. Eur Respir J 2020; 56:2001718.
10. Mehta P, McAuley DF, Brown M, Sanchez E, Tattersall RS, Manson JJ, et al. COVID-19: consider cytokine storm syndromes and immunosuppression. Lancet 2020; 395:1033-4.
11. Li H, Liu L, Zhang D, Xu J, Dai H, Tang N, et al. SARS-CoV-2 and viral sepsis: observations and hypotheses. Lancet 2020; 395:1517-20.
12. Gu J, Gong E, Zhang B, Zheng J, Gao Z, Zhong Y, et al. Multiple organ infection and the pathogenesis of SARS. J Exp Med 2005; 202:415-24.
13. Ramos-Casals M, Brito-Zeron P, Lopez-Guillermo A, Khamashta MA, Bosch X. Adult haemophagocytic syndrome. Lancet 2014; 383: 1503–16.
14. Kaufmann SH, Weiner J, von Reyn CF. Novel approaches to TB vaccine development. Int J Infect Dis. 2017;56:263–267.
15. Mangtani P, Abubakar I, Ariti C, Beynon R, Pimpin L, Fine PE, Rodrigues LC, Smith PG, Lipman M, Whiting PF, Sterne JA. Protection by BCG vaccine against tuberculosis: a systematic review of randomized controlled trials. Clin Infect Dis. 2014 Feb;58(4):470-80. doi: 10.1093/cid/cit790. Epub 2013 Dec 13. PMID: 24336911.
16. Trunz BB, Fine P, Dye C. Effect of BCG vaccination on childhood tuberculous meningitis and miliary tuberculosis worldwide: a meta-analysis and assessment of cost-effectiveness. Lancet. 2006 Apr 8;367(9517):1173-80. doi: 10.1016/S0140-6736(06)68507-3. PMID: 1661656.
17. MSP Ecuador, OPS, & SENPLADES. (2017). Evaluación de la Estrategia Nacional de Inmunizaciones Ecuador (p. 49). Quito. Recuperado de ttps://www.paho.org/ecu/index.php?option=com_docman&view=downloa d&category_slug=inmunizaciones&alias=673-evaluacion-de-la-estrategia- nacional-de-inmunizaciones-ecu.
18. Ye Q, Wang B, Mao J. The pathogenesis and treatment of the ‘Cytokine Storm’ in COVID-19. J Infect 2020;80(6):607–13. https://doi.org/10.1016/j. jinf.2020.03.037.
19. COVID-19 Treatment Guidelines Panel. Coronavirus Disease 2019 (COVID-19) Treatment Guidelines. National Institutes of Health. Available at https://www. covid19treatmentguidelines.nih.gov/.
20. Hegarty PK, Sfakianos JP, Giannarini G, DiNardo AR, Kamat AM. COVID-19 and Bacillus Calmette-Gu ́erin: what is the link? Eur. Urol Oncol 2020;3(3):259–61.
21. Madan M, Pahuja S, Mohan A, Pandey RM, Madan K, Hadda V, et al. TB infection and BCG vaccination: are we protected from COVID-19? [published online ahead of print, 2020 May 30]. Public Health 2020;185:91–2. https://doi.org/10.1016/j. puhe.2020.05.042.
22. Marimuthu Y, Nagappa B, Sharma N, Basu S, Chopra KK. COVID-19 and tuberculosis: a mathematical model based forecasting in Delhi, India. Indian J Tuberc 2020;67(2):177–81. https://doi.org/10.1016/j.ijtb.2020.05.006.